
ホーム > 機能性疾患(難治性てんかん)
基本的な情報
概要
てんかん患者さまは国内で100万人いるといわれ、そのうち10−20万人の患者さまは発作が抗てんかん薬の服用で抑制できずに慢性化するいわゆる難治性てんかんで困っておられます。これらの難治性てんかんの中には薬で発作が抑制できないが、手術により発作を緩和、あるいは発作が消失するてんかんが含まれています。当施設ではこのようなてんかん症例の手術治療を1997年から始め、この9年間で約300例の患者さまの治療を行ってきました。現在、当施設でてんかんの外科治療を受けられる患者さまは年間約40人です。
治療はてんかんの種類と発作型などにより、手術法が異なりますが、当施設では選択的海馬扁桃体摘出術や側頭葉切除術、海馬多切術、脳梁離断術、大脳半球離断術、軟膜下皮質多切術(MST)などすべての難治性てんかんに対する手術治療法を実践しています。当施設の特色は側頭葉てんかんに対して切除範囲を最小限にして発作抑制が可能な選択的海馬扁桃体摘出術が100例を超える実績をもつことです。以下にてんかんの種類による手術治療法について説明します。
治療はてんかんの種類と発作型などにより、手術法が異なりますが、当施設では選択的海馬扁桃体摘出術や側頭葉切除術、海馬多切術、脳梁離断術、大脳半球離断術、軟膜下皮質多切術(MST)などすべての難治性てんかんに対する手術治療法を実践しています。当施設の特色は側頭葉てんかんに対して切除範囲を最小限にして発作抑制が可能な選択的海馬扁桃体摘出術が100例を超える実績をもつことです。以下にてんかんの種類による手術治療法について説明します。
てんかんの種類について
てんかんは大きく部分てんかんと全般てんかんに分かれます。
- 部分てんかん
手術治療がよく行われるは、側頭葉てんかんと前頭葉てんかんです。
- 全般てんかん
手術で発作を抑制できる症例があります。(脳梁離断術、大脳半球離断術)
部分てんかん
側頭葉てんかん
側頭葉てんかんの症状について
外来で診察している側頭葉てんかん患者さまの発作で共通しているのは、仮死状態で出生あるいは幼少時の熱性けいれん、脳炎などの既往があることです。その後、特に異常なく成長する人が多いのですが10歳頃より学校の授業中に失禁する、朝礼で倒れるなどの症状が認められ、病院を訪れます。発作型は胸焼けのような上腹部の不快感や頭痛、動悸などの前兆が多くみられ、その後、意識を失います。意識喪失中に口をモグモグ、パクパクさせる口部自動症や夢遊病者のように歩きだす歩行自動症、意味不明の言葉を口にし、それを繰り返す言語性自動症が多くみられます。時にこの状態から全身性のけいれんに移行することがあります。抗てんかん薬を服用しても発作が月に1-2回の頻度でみられ、慢性化することが多いのが特徴です。側頭葉てんかんの診断
上記の発作症状で側頭葉てんかんと診断された後、今度は左右の側頭葉のどちらが発作焦点になっているのかを診断することが重要です。発作症状に加えて、脳波、MRI画像による検査所見が焦点診断のカギになります。最近では補助検査としてPET画像、脳磁図(MEG)を行い、より精密な焦点診断が可能となっています。MRI画像で左右のどちらの側頭葉に発作焦点があるのかが判断できる場合(特に側頭葉内側(ないそく)部に存在する海馬の画像所見が大切です。)は良いのですが、画像で判断できないときは頭蓋内電極を留置して発作記録を行い、焦点診断を行う必要があります。前者の症例では術前の患者さまの記憶力が低下していることが多く、後者の症例では画像所見で海馬萎縮が認められず、一般的に患者さまの記憶力が保たれています。治療
発作症状、MRI画像、脳波所見から側頭葉のどちらが焦点なのかが診断できれば、その焦点側の切除手術を一期的に行います。つまり、この場合は一回の手術で治療できます。頭蓋内電極を留置下の発作記録が焦点診断に必要な場合は、まず電極植え込み術を行った上で発作記録を行い、約1週間の後に焦点切除と電極抜去を行います。一般的に側頭葉てんかんには内側(ないそく)側頭葉てんかんと外側側頭葉てんかんに分けられますが、内側(ないそく)側頭葉てんかんが大半を占め、手術はその発作焦点となる海馬の切除が主な目的です。
しかしながら、国内外でこの内側(ないそく)側頭葉てんかんに側頭葉外側皮質の切除による海馬扁桃体摘出が行われているのが現状です。当施設ではこの側頭葉外側皮質を切除せずに扁桃体の部分切除と海馬を切除する選択的海馬扁桃体摘出術を100例以上の患者さまに行い、発作消失率と術後の記憶力の温存に良好な結果を得ています。側頭葉てんかんの手術治療を最小限の切除で行っていると言えます。また、側頭葉てんかんの手術は電極植え込み術も含み、部分剃毛手術(髪の毛を皮膚切開線に沿って部分的に切る。)を行い、術直後の社会復帰を可能にしています。以下に当施設で行っている選択的海馬扁桃体摘出術前後のMRI画像と術中写真を提示します。手術により海馬扁桃体(術中写真I)のみが選択的に摘出され、側頭葉外側皮質が温存されていることがわかります。
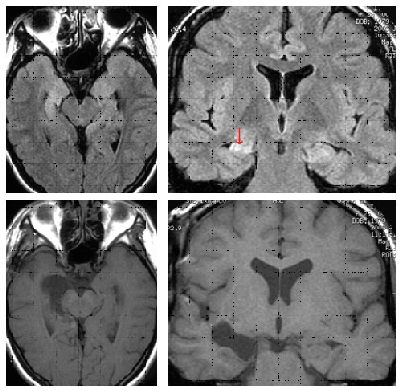
MRI画像
上段)MRI FLAIR法で右海馬硬化症 と診断した(矢印)
下段)右海馬のみが選択的に摘出されている。
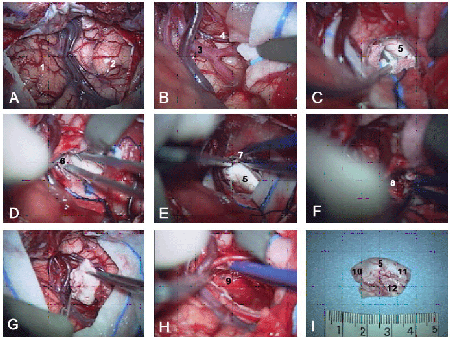
術中写真
A:脳表(1.右前頭葉、2.右側頭葉)、B:シルビウス裂の開放(3.中大脳動脈)
C:側脳室下角の開放(5.海馬)、G:海馬のみを摘出している。I:一塊で摘出した海馬
手術合併症(手術後の起こりえる合併症)
手術に伴っていろんな困ったこと(合併症)が発生してくる可能性があります。合併症を起こさないように最善を尽くしていますが、特に脳神経外科領域の手術に100%の安全を保障できる手術はありえません。この側頭葉てんかんの手術法である選択的海馬扁桃体摘出術を行う場合の手術合併症を以下に述べます。- 手術側と反対側の手足の麻痺
- 手術側と反対側の視野障害
- 術後出血
- 失語(言語優位側手術の場合)
- 感染(髄膜炎、脳炎、尿路感染)
退院後
上記の合併症が回避できれば、創部の抜糸(術後約7日頃)後、退院となります。退院後は定期的に通院して頂き、術2年後までは基本的に抗てんかん薬を服用してもらいます。これは手術を受け、発作が完全に消失した側頭葉てんかん患者のうち、再発例の90%は術後2年以内に見られるという国際的な統計結果に基づいています。術1ヶ月後に外来で知能検査、記憶力検査を行い、また術1年後には外来でPETおよびMEG、知能検査、記憶力検査を行います。術後2年を経過しても発作が全く認められない場合は徐々に抗てんかん薬を減量していき、服薬が不要になった患者さまも少なくありません。手術成績
この9年間に側頭葉てんかん患者さま153例の手術治療(選択的海馬扁桃体摘出術101例、側頭葉切除による海馬扁桃体摘出術29例、海馬多切術13例)を行い、80%以上の発作消失率を認めています。当施設の特色である選択的海馬扁桃体摘出術について合併症としては1例に一過性の片麻痺を認めました。左(優位側)側手術でよく心配される失語の合併症は認めていません。その他の合併症としては電極植え込み術による皮膚感染から髄膜炎を引き起こしたものが3例あります。またよく問題になる術後の記憶力についてですが、当施設での選択的海馬扁桃体摘出術術後の摘出した海馬組織で海馬硬化症と診断された例では言語優位側(一般的には左側)手術でも言語性記憶力が術後に保たれており、言語非優位側(一般的には右側)手術後では言語性記銘力が逆に改善しております。
前頭葉てんかん
前頭葉てんかんの症状について
前頭葉てんかんの患者さまの病因は大きく二つに分けられます。一つは前頭葉に器質疾患(形成異常、脳腫瘍、脳動静脈奇形など、それらの術後瘢痕脳)がみられる場合と全く脳にMRIなどの画像で異常のない場合です。発作症状は側頭葉てんかんと違う特徴を持ち、明らかな前兆がなく、いきなり発作が始まることが多く見られます。左右のどちらか一方に頭頚部を回旋し、両上肢をフェンシングの選手の構えのように強直させる発作や自転車をこぐように両下肢をバタバタさせるなど運動性要素が多く見られるのが特徴です。発作中に大声を出すことも少なくありません。このような複雑部分発作の後、全身けいれんに移行する場合がありますが、移行しない場合、患者さまは発作内容を覚えていることが多く、発作後は側頭葉てんかんのような混迷状態にならずにスッキリしています。前頭葉てんかんの診断
前述の側頭葉てんかんの診断と基本的に同様で発作症状、頭皮脳波、MRI画像、PET、MEGなどが診断のカギとなります。これらの検査所見から前頭葉てんかんと診断されても左右のどちらが焦点であるのかが診断困難な例や側頭葉てんかんの合併が疑われるなどの複雑な例では電極植え込み術による発作モニタリングを必要とします。治療
焦点診断ができれば、その焦点のみを切除する焦点切除術を行います。ただ前頭葉に広範囲に焦点が存在する例も多く、この場合は前頭葉切除を施行します。前頭葉切除術を行うときは運動領野を術中モニタリングにより、同定して片麻痺などの神経脱落症状を回避するようにしています。運動領野のすぐ前方に補足運動野という場所があり、この部位が焦点になっている、あるいは焦点に含まれている場合はその切除により、術後に一過性の片麻痺が出現します。この片麻痺は術後1-2週間のリハビリテーションにより改善します。手術合併症・続発症
側頭葉てんかんの手術とほぼ同様の合併症(視野障害は除く)が起こる可能性があります。退院後
一過性の片麻痺が出現した場合はリハビリテーションの必要がありますので、入院期間がその分、長くなりますが、一般的には術後10日頃には退院となります。退院後は側頭葉てんかんと同様の検査を定期的に行います。手術成績
前頭葉てんかんの場合は側頭葉てんかんに比して一般的に発作消失率が劣ります。これは側頭葉てんかんのように海馬扁桃体という明確な焦点構造物が存在しないことが原因と思われます。当施設での前頭葉てんかんの発作消失率は器質疾患のあるものが71.4%で器質疾患のないものが63.6%です。術前後の知能指数(IQ)は有意な低下を認めていません。全般てんかん
全般てんかんの中にも両側の大脳半球にてんかん原性領域があり、転倒発作をきたすようなてんかんや一側の大脳半球に広範囲のてんかん原性域があるようなてんかんは手術で発作を抑制できる症例があります。
以下にそれらに対する手術法を説明します。
以下にそれらに対する手術法を説明します。





